心臓血管外科
診療科からのお知らせ/コラム
診療科紹介
2023 年(令和 5 年)4 月より北里大学心臓血管外科より新たな心臓血管外科チームが派遣され診療にあたることとなりました。これにより待機手術、緊急手術などこれまでどおりの手術に加え、複雑な症例などは必要に応じて北里大学からの手術応援もしくは北里大学へのご紹介による集学的治療などのより幅広い疾患への対応が可能となりました。
また2025年より、患者様のお身体への負担が少ない、従来の心臓血管外科手術の際の傷よりも小さな傷で行ういわゆる低侵襲心臓手術(Minimally Invasive Cardiac Surgery, MICS, ミクス)を開始いたしました。この術式は現在神奈川県下でも一部の施設でのみで導入されている術式であり、適応などは慎重に決めなくてはいけませんが、患者様の術後早期社会復帰など多くのメリットにつながるものとなります。
北里大学医学部付属病院 心臓血管外科 北里大学医学部 心臓血管外科学講座
モバイルデバイス用アプリ導入による地域中核病院及びその周辺医療機関の連携強化について
近隣病院及び開業医の先生方との連携強化の一環として、モバイルデバイスを用いての情報交換を行う取り組みを行なってまいりました。このたび当初予定の研究期間(令和6年4月から令和8年3月末日)が満了し、無事終了いたしました。
本研究にご協力いただきました先生方に心よりお礼申し上げます。心臓血管外科では今後も地域医療連携の充実に努めてまいりますので、よろしくお願い申し上げます。
診療内容
当科ではほぼすべての種類の成人心臓外科及び血管外科手術を扱っています。
主なものとしては、狭心症に対する冠動脈バイパス術、弁膜症に対する弁置換術•弁形成術、大動脈解離•大動脈瘤に対する従来型の開胸・開腹下での手術だけでなく、より低侵襲な治療であるステントグラフト内挿術、ほかにも成人の先天性心疾患に対する手術や重症心不全に対する手術治療等そのカバーしている範囲は多岐にわたると自負しております。末梢血管手術においても、下肢静脈瘤や動脈閉塞に対する各手術、さらには透析例に対するシャント作成も行っております。
■狭心症に対する冠動脈バイパス術
冠動脈バイパス術はいわゆる人工心肺装置を使用して行う従来通りのオンポンプバイパスと人工心肺装置を使用しないでおこなうオフポンプバイパスの二つに分かれますがそれぞれ長所と短所があります。当院ではそれぞれの症例に最適最善な方法を検討選択します。
■弁膜症手術
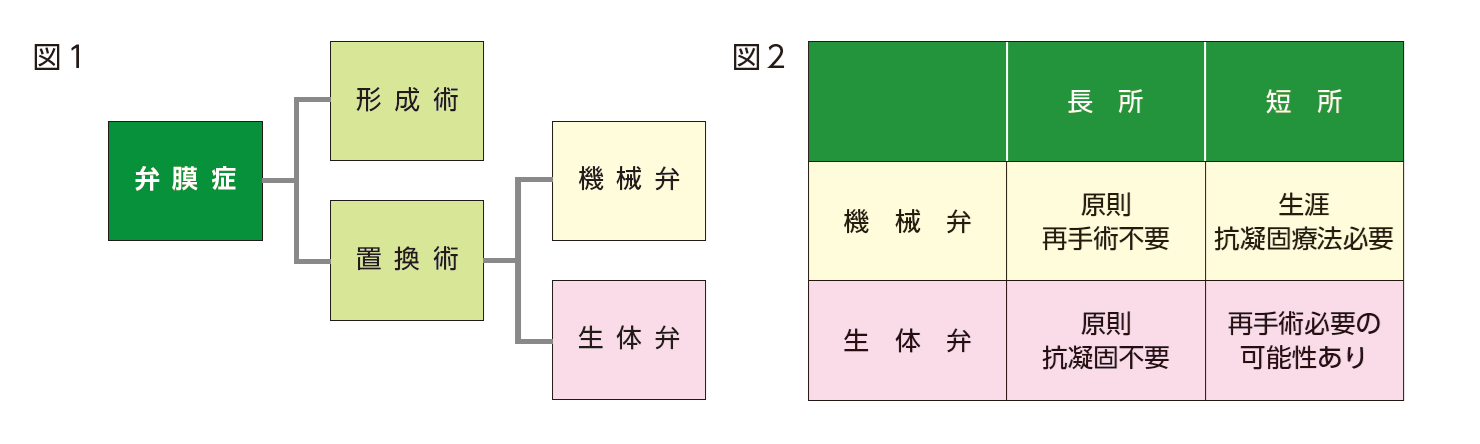
弁膜症の手術で多いのは大動脈弁及び僧帽弁です。そしてその際の治療術式の考え方として単純化したのが図1になります。
形成術とは手術用の針と糸を駆使して患者様の弁をできるだけそのほかの人工物を介在させずに治す方法で、通常はまずこの形成術を目指します。しかしながら疾患によっては当初よりこの形成術を断念せざるを得ない場合があり、この場合は置換術となります。この際にはさらに人工弁の種類を年齢等を考慮して機械弁と生体弁から選ぶことになります。図2にそれぞれの長所と短所をまとめました。
さらに近年では、カテーテルによる弁手術も普及してきております。これらに関しては次第に臨床データがそろってきておりその結果は従来の弁手術と遜色ないとは言われてきているものの、まだまだ長期成績などについての不明点が多いのが現状です。この治療をご希望される場合には連携施設である北里大学医学部附属病院やそのほか患者様のご希望に沿う形で近隣の施行している施設に随時ご紹介させていただきます。
■重症心不全に対する手術治療
当科は重症心不全の手術治療にも取り組んでいます。左室形成術と呼ばれる外科治療に加えて、補助人工心臓植込の適応となる患者さまにおかれては北里大学との連携を生かしてそちらへご紹介することが可能です。
■大動脈疾患
急性大動脈解離は上行大動脈が巻き込まれるA型と巻き込まれないB型に分類されます。このうちA型は発生したら死亡率が1時間当たり1-2%ずつ上昇すると言われる、死亡率が高い病気であり、診断がつき次第早急な対応を要します。当院は救命救急センターも併設されており、こうした疾患にも 24 時間体制で対応しています。
また胸部及び腹部とも、大動脈瘤についてはその治療方法が1)人工血管置換と2)ステントグラフト内挿術にわかれます。それぞれの治療法について長所と短所は図3をご覧ください。どちらの治療を行うかは患者様のご希望をお伺いし、放射線(IVR)科と協議して最適な治療方法を決定します。

■下肢静脈瘤の治療
当院は下肢静脈瘤レーザー治療実施施設に認定されており、局所麻酔下におこなう血管内レーザー治療を第一選択として行っております。この場合、再発と合併症の少ない低侵襲治療であり入院期間の短縮にもつながる治療のため現在では入院から治療そして退院までで一泊二日です。
毎週木曜日午後に静脈瘤専門外来を開設しており、受診当日に下肢エコー精査まで行い、治療方針を決定します。手術適応に迷われるよう場合でもお気軽にお問い合わせください。
■下肢の動脈閉塞
急性期の血栓除去術や、慢性閉塞に対するバイパス術を行っています。自家静脈を用いて膝より末梢でのバイパス術にも取り組んでいます。
■透析症例に対するシャント作成
腎臓内科との連携により、局所麻酔下での内シャント作成を行っています。
■自己血輸血の積極的な適用
当科では、手術前に患者さんご自身の血液を採取して貯血しておき手術中に使用することで他人の血液を輸血する確率を減らすように努めています。
スタッフ紹介
-

心臓血管外科部長
成田 卓也/ なりた たくや
卒業年次 平成12年 専門分野 心臓血管外科全般 学会専門医・認定医:
医学博士
北里大学心臓血管外科 講師
臨床研修指導医
心臓血管外科専門医認定機構 認定修練指導医・専門医
日本外科学会 認定修練指導医・専門医・認定医
日本循環器学会 認定専門医
日本ステントグラフト実施基準管理委員会認定 腹部ステントグラフト 指導医・実施医
日本ステントグラフト実施基準管理委員会認定 胸部ステントグラフト 実施医
下肢静脈瘤血管内治療実施管理委員会 認定実施医
浅大腿動脈ステントグラフト 実施医
【略歴】
2000年(平成12年) 秋田大学医学部卒業 秋田大学医学部 心臓血管外科 2004年(平成16年) 秋田大学医学部 博士課程修了 2008年(平成20年) イギリス ロンドン大学クイーンメアリー校バーツ・ロンドン医科歯科学校 ウィリアム・ハーベイ研究所 研究留学 2012年(平成24年) シンガポール ナショナルハートセンター 心臓胸部外科 臨床留学 2015年(平成27年) オーストラリア フリンダースメディカルセンター 心臓胸部外科 臨床留学 2018年(平成30年) オーストラリア ジョンハンター病院 心臓胸部外科 臨床留学 2021年(令和3年) 千葉西総合病院 心臓血管外科 2023年(令和5年) 北里大学医学部附属病院心臓血管外科講師を経て、4月より 横浜浜労災病院心臓血管外科部長職へ着任 (心臓血管外科に関わる着任施設のみ掲載)
-

臨床工学部長
中島 光貴/ なかしま こうき
卒業年次 平成10年 専門分野 心臓血管外科全般 学会専門医・認定医:
医学博士
北里大学心臓血管外科 講師
産業医
臨床研修指導医
心臓血管外科専門医認定機構 認定修練指導医•専門医
日本外科学会 認定修練指導医•専門医•認定医
日本循環器学会 認定専門医
日本ステントグラフト実施基準管理委員会認定 腹部ステントグラフト 指導医•実施医
日本ステントグラフト実施基準管理委員会認定 胸部ステントグラフト 指導医•実施医
-

心臓血管外科副部長
岡田 拓/ おかだ ひろし
卒業年次 平成17年 専門分野 心臓血管外科 学会専門医・認定医:
北里大学心臓血管外科 助教
臨床研修指導医
心臓血管外科専門医認定機構 認定修練指導医•専門医
心臓血管外科専門医認定機構認定専門医
日本外科学会認定外科専門医
日本ステントグラフト実施基準管理委員会認定腹部ステントグラフト実施医
下肢静脈瘤血管内治療実施管理委員会認定指導医・実施医
-
医師
杉本 明生/ すぎもと あきお
卒業年次 令和3年 専門分野 心臓血管外科 学会専門医・認定医:
北里大学心臓血管外科 助教
-
臨床工学技士
渡辺 英樹/ わたなべ ひでき
専門分野 体外循環 学会専門医・認定医:
体外循環技術医学会体外循環技術認定士
-
臨床工学技士
佐々木 健/ ささき たける
専門分野 体外循環 学会専門医・認定医:
体外循環技術医学会体外循環技術認定士
-
臨床工学技士
西村 優一/ にしむら ゆういち
専門分野 体外循環 学会専門医・認定医:
体外循環技術医学会体外循環技術認定士
-
臨床工学技士
本田 陽平/ ほんだ ようへい
専門分野 体外循環 学会専門医・認定医:
体外循環技術医学会体外循環技術認定士
外来担当医表
| 診察時間 | 月 | 火 | 水 | 木 | 金 |
|---|---|---|---|---|---|
| 9:30~ |
★成田 ★中島 ☆岡田 杉本 |
★成田 ★中島 ☆岡田 杉本 |
|||
| 13:30~ |
★成田 ★中島 杉本 |
★成田 ★中島 ☆岡田 杉本 |
(注)★印 :部長 主に新患対応 ☆副部長
静脈瘤のレーザー治療をご希望の患者さんは、木曜日午後の心臓血管外科初診枠に予約していただくと当日中に超音波検査まで行い、治療方針を決定することができます。
【なるべく紹介状をお持ちになり予約をお取りください】
紹介状や予約なしでも外来日には必ず診察いたしますが、多少患者さんをおまたせすることになるかもしれません。なるべく予約をとってから来院するようにご指示ください。紹介状はごくごく簡単なものでも結構です。
診療実績
|
疾患別手術 \年度 |
令和2年 | 令和3年 | 令和4年 | 令和5年 | 令和6年 | 令和7年 |
|---|---|---|---|---|---|---|
| 弁膜症手術 |
21 |
18 |
8 |
13 |
36 |
38 |
| 狭心症バイパス手術 | 9 | 10 | 6 | 17 | 27 | 21 |
| 先天性心疾患 | 0 | 1 | 0 | 0 | 0 | 1 |
|
不整脈手術 (心房細動など) |
10 |
10 |
0 |
2 |
14 |
15 |
| 大動脈解離 | 10 | 8 | 10 | 2 | 5 | 15 |
|
大動脈瘤 (胸部) |
41 | 22 | 9 | 5 | 13 | 14 |
|
大動脈瘤 (腹部) |
36 | 23 | 11 | 5 | 17 | 7 |
| 四肢の動脈手術 | 23 | 31 | 26 | 25 | 31 | 25 |
| 大動脈瘤の STENT 挿入術 | 29 | 25 | 19 | 15 | 24 | 13 |
|
下肢静脈瘤 レーザー焼灼術 |
23 | 20 | 23 | 25 | 30 | 10 |
|
心臓その他 |
0 | 5 | 0 |
施設認定
・心臓血管外科専門医認定修練施設
- ・胸部ステントグラフト実施施設
- ・腹部ステントグラフト実施施設
- ・下肢静脈瘤レーザー治療実施施設
- ・補助人工心臓治療関連学会協議会インペラ実施施設
低侵襲手術(MICS)
MICS(ミクス)
当院においても2025年より開始いたしました、いわゆる低侵襲心臓手術(Minimally Invasive Cardiac Surgery, MICS, ミクス)のことを指します。メリットおよび対象疾患を以下に示します。ただし一つご留意いただきたいのは、MICS(ミクス)であっても心臓手術であることに変わりはなく、高度な医療技術を要するという点です。患者さんの体型、既往歴、各種検査結果などを総合的に評価し、適応は慎重に判断いたします。そのため、安全性の観点から従来の胸骨正中切開(従来法)がより適していると判断される場合には、無理をせず従来法をご提案いたします。
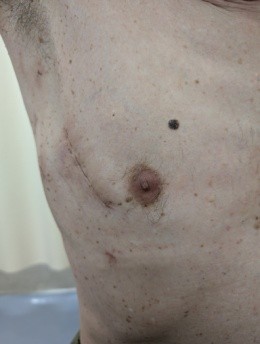
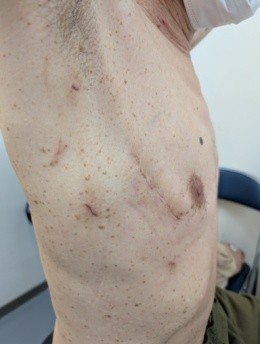
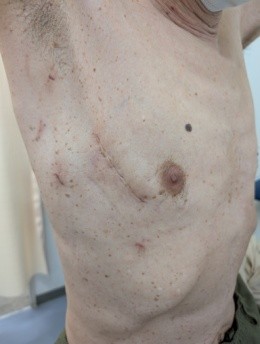
※プライバシー保護のため、ご本人の同意をいただいた上で掲載しております。
メリット
- 胸骨を切らないため、同部位への負担がない
- 出血量や輸血量の低減
- 感染症リスクの低減
- 入院期間が短く、早期社会復帰が期待される
- 傷が目立ちにくく整容性に優れる(満足度が高い)
対象疾患
- 心臓弁膜症手術(大動脈弁、僧帽弁、三尖弁)
- 冠動脈バイパス手術
- 心房中隔欠損症などの一部先天性心疾患
- 心臓腫瘍
- 不整脈手術(左心耳閉鎖を含む)
左心耳閉鎖
心房細動や心房粗動は、脳梗塞をはじめとした塞栓症の原因となることが広く知られています。しかしこれらの塞栓症の原因となる血栓は、多くの場合心臓の一部である「左心耳」と呼ばれる盲端になっている袋状の構造内に形成されることはあまり知られておりません。
「左心耳閉鎖」とは、この左心耳を閉鎖することで塞栓症のリスク低減を図ります。この方法にはカテーテルを用いた方法と胸腔鏡を用いた外科的方法(MICS)があります。それぞれ患者さんの状態に応じて適切な方法が選択されます。当科で扱う胸腔鏡下左心耳閉鎖術(MICS)の特徴としては、
- 原則として人工心肺(体外循環)を使用しない
- 傷は左側胸部の小切開およびいくつかのポート挿入部のみ
- 手術時間はおおよそ1時間程度
- さまざまな形状の左心耳に対応可能
- 左心耳の根元を直接閉鎖することによる確実な閉鎖が得られやすい
- 心腔内に異物を残さない
といった点が挙げられます。
左心耳を閉鎖することで、最終的には患者さんの状態によっては抗凝固療法の中止または減量が可能となりえます(最終的には主治医が判断いたします)。
-
診療科・部門のご案内
-
診療科
- 総合診療部(休止中)
- 糖尿病内科・内分泌内科・代謝内科
- 血液内科
- 腎臓内科
- リウマチ科・膠原病内科 (リウマチ・膠原病センター)
- 腫瘍内科
- 緩和支持治療科
- 心療内科・精神科
- 脳神経内科
- 呼吸器内科
- 呼吸器外科
- 消化器内科
- 循環器内科
- 小児科・新生児内科・小児外科
- 外科・消化器外科
- 乳腺外科
- 整形外科
- 脊椎脊髄外科
- 手・末梢神経外科
- 人工関節外科
- 形成外科
- 脳神経外科
- 脳神経血管内治療科
- 心臓血管外科
- 皮膚科
- 産科・分娩部
- 婦人科
- 女性ヘルスケア部
- 眼科
- 耳鼻咽喉科・頭頸部外科
- リハビリテーション科
- 放射線診断科・放射線IVR科・放射線治療科
- 麻酔科
- 泌尿器科
- 救急科・救急災害医療部
- 歯科口腔外科・口腔内科
-
部門
-
センター








