中央リハビリテーション部
部門紹介
中央リハビリテーション部では、多職種チームによる急性期リハビリテーションに取り組んでいます。
高度・急性期医療を担う当院中央診療部門として、年間 約4,000 名の方にリハビリテーション医療を提供しています。リハビリテーション科医師・依頼科医師をはじめ、理学療法士・作業療法士・言語聴覚士、看護師、薬剤師、管理栄養士、医療ソーシャルワーカーなど多くの専門職が連携しチーム医療を推進することで、疾病発症や手術直後の早い時期からリスク管理に配慮し、疾患の病態や病型に応じ、発症早期からのリハビリテーションを実施、生じうる障害や合併症を可能な限り予測し、それらを最少化させるため、超急性期リハビリテーションを実践しています。こうした急性期からの取り組みが、急性期病院として地域医療連携を行っていく上で、その方の良好な機能・能力回復に繋ぐことができると考えています。
運営方針
急性期リハビリテーションの効果と重要性は、様々な疾患や重症病態において示されています。脳卒中や整形外科疾患、心筋梗塞、心不全、肺炎、呼吸不全、外科周術期、がん、末梢動脈疾患などの各種疾患に対するリハビリテーションの提供が必要であり、また治療場面においては集中治療(ICU 等)場面からのリハビリテーション実施が必要とされ、その予後を左右する重要な手段となっています。
そういった背景を踏まえ、中央リハビリテーション部では、以下4 項目に重点的に取り組んでいます。
①疾患や治療時期に応じた安全で質の高いリハビリテーションの提供
②セラピストの専門化推進
・心臓リハビリテーション指導士・三学会合同呼吸療法認定士・糖尿病療養指導士等の資格取得と必須研修(がんリハビリテーション研修など)の受講。
・理学療法士、作業療法士、言語聴覚士の専門性からさらに踏み込んだ脳血管疾患・運動器疾患・呼吸器疾患・心大血管疾患等、疾患別に必要とされる専門知識と技術の研鑽。
③病棟・病室からの早期介入
・より早期からの安全かつ効率的な介入。
④切れ目のないリハビリテーション提供体制の構築
・365 日リハビリテーション提供体制構築を念頭に置いた、休日におけるリハビリテーション提供
施設基準
| 心大血管疾患リハビリテーション | (施設基準Ⅰ) |
| 脳血管疾患等リハビリテーション | (施設基準Ⅰ) |
| 運動器リハビリテーション | (施設基準Ⅰ) |
| 呼吸器リハビリテーション | (施設基準Ⅰ) |
| 廃用症候群リハビリテーション | (施設基準Ⅰ) |
| がんリハビリテーション(入院中のみ) |
現在のリハビリテーションは、各疾患、分野ごとに細分化が進んでいます。
心臓や呼吸器の疾患、がん、脳血管疾患、運動器疾患など様々な疾患別にリハビリテーションが提供されるようになっており、セラピストの技術向上だけでなく、各科医師や看護師などと専門的チーム形成が必要とされます。当院では人員・施設設備を整え、上位施設基準取得によりリハビリテーションを提供しております。
診 療 体 制
理学療法士(PT)21 名、作業療法士(OT)10 名、言語聴覚士(ST)5 名、看護師1 名(心大血管リハビリテーション専任)が、それぞれの職能を活かし、心を込めてリハビリ診療を行います。
当部には、以下の認定療法士が在籍しています。
■3学会合同呼吸療法認定士 12名 ■心臓リハビリテーション指導士 6名
■認定理学療法士(循環)3名、(呼吸)4名 ■糖尿病療養指導士 2名
■高血圧循環器病療養指導士 2名 ■がん患者リハビリ研修受講 30名
■心不全療養指導士 3名 ■高血圧・循環器病療養指導士 2名
■糖尿病療養指導士 2名 ■両立支援コーディネーター 3名
認定理学療法士
■運動器 1名 ■脳卒中 2名 ■循環 3名 ■呼吸 4名
■介護予防推進リーダー 2名 ■地域ケア会議推進リーダー 1名
認定作業療法士
■神奈川DMAT-L ■福祉住環境コーディネーター2級 3名
■心電図検定2級 2名 ■心電図検定3級 ■認知症ライフパートナー検定2級 1名
また、以下の学会に登録しています。
■(社)日本理学療法士協会 ■(社)日本作業療法士協会
■(社)日本言語聴覚士協会 ■集中治療医学会
■日本心臓リハビリテーション学会 ■呼吸ケアリハビリテーション学会
■認知神経リハビリテーション学会 ■日本摂食・嚥下リハビリテーション学会
■日本手外科学会 ■日本ハンドセラピィ学会
■日本高血圧学会 ■その他
主な対象疾患
整形疾患
●大腿骨頸部骨折(人工骨頭術後) ●変形性関節症(THA・TKA 術後) ●脊柱管狭窄症
●靭帯損傷後 ●頸椎症性頸髄症 ●各骨折後
●肩関節周囲炎 ●アキレス腱断裂等
脳血管疾患
●脳出血 ●脳梗塞 ●クモ膜下出血
●慢性硬膜下血腫 ●脳腫瘍 ●末梢神経障害等
●神経難病(重症筋無力症、筋萎縮性側索硬化症など)、ギラン・バレー症候群など
呼吸器疾患
●慢性閉塞性肺疾患(COPD) ●肺炎 ●間質性肺炎
●慢性呼吸不全 ●誤嚥性肺炎等
心大血管疾患
●急性心筋梗塞 ●狭心性 ●弁膜症
●うっ血性心不全 ●末梢動脈疾患 ●動脈瘤
●心臓手術後(冠動脈バイパス術・弁置換術、人工血管術後) ●急性大動脈解離
●閉塞性動脈硬化症(ASO:切断術後)等
その他
●開胸開腹術後 ●各種がん
診療実績
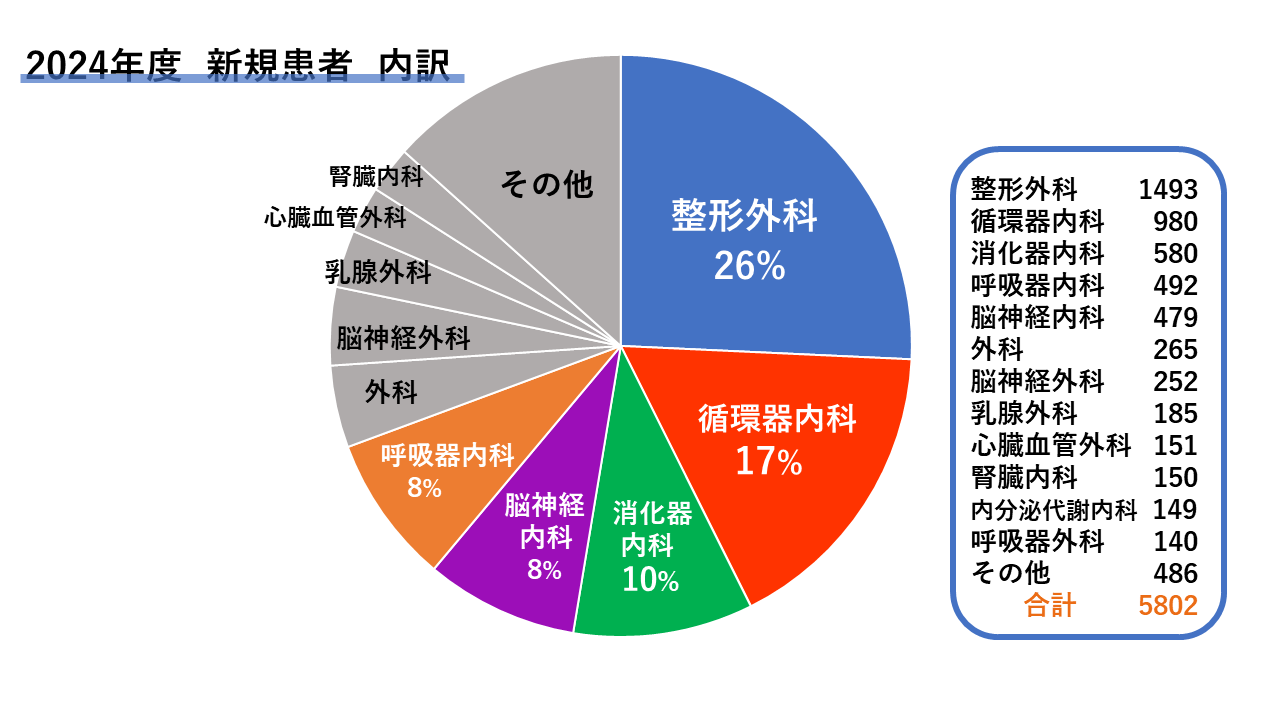
地域医療連携の取組
< 病病連携>
地域での「脳卒中連携パス」や「神奈川東部整形外科地域連携の会」等、積極的に取り組んでいます。
< 地域住民の方への講演・啓発活動>
下記テーマで出張市民講座を開催しています。
●「認知症とその予防」
●「高齢者の転倒予防」
●「腰痛予防のためのエクササイズ~ 日常生活での注意点」
●「糖尿病の運動指導」
●「最近ムセませんか? 嚥下障害発見と予防対策」
●「心臓病・動脈硬化を予防しよう! ~ 運動の重要性と実施方法について」
< 横浜市心血管疾患対策推進事業への参画>
横浜市は、2019 年10 月より心血管疾患患者の罹患後の再発・重症化を予防することを目的に、市内7 エリアで心臓リハビリテーション強化指定病院を指定し、心臓リハビリテーションの提供体制の確立や地域連携の構築を進めることになりました。当院は、港北区及び都筑区を担当する心臓リハビリテーション強化指定病院となっております。
心臓リハビリテーションは、心疾患罹患後の急性期から始まり、再発予防、心不全の重症化予防を目的として、運動療法、服薬、食事管理、生活指導、社会復帰支援、カウンセリングなどのさまざまな側面から取り組む「総合的なプログラム」です。多職種からなる心臓リハビリテーションチームでの取り組みと急性期から回復期、医療施設以外のスポーツジムなどを含めた地域での包括的な「連携」と「継続支援」が重要なカギとなります。
当院循環器内科・心臓血管外科・リハビリテーション科・看護部・薬剤部・栄養管理室・中央リハビリテーション部・地域連携室等で心臓リハビリテーションの認知拡大を目指して、市民や医療関係者等に対する啓発活動などを行ってまいります。
-
診療科・部門のご案内
-
診療科
- 総合診療部(休止中)
- 糖尿病内科・内分泌内科・代謝内科
- 血液内科
- 腎臓内科
- リウマチ科・膠原病内科 (リウマチ・膠原病センター)
- 腫瘍内科
- 緩和支持治療科
- 心療内科・精神科
- 脳神経内科
- 呼吸器内科
- 呼吸器外科
- 消化器内科
- 循環器内科
- 小児科・新生児内科・小児外科
- 外科・消化器外科
- 乳腺外科
- 整形外科
- 脊椎脊髄外科
- 手・末梢神経外科
- 人工関節外科
- 形成外科
- 脳神経外科
- 脳神経血管内治療科
- 心臓血管外科
- 皮膚科
- 産科・分娩部
- 婦人科
- 女性ヘルスケア部
- 眼科
- 耳鼻咽喉科・頭頸部外科
- リハビリテーション科
- 放射線診断科・放射線IVR科・放射線治療科
- 麻酔科
- 泌尿器科
- 救急科・救急災害医療部
- 歯科口腔外科・口腔内科
-
部門
-
センター








