心臓植込み型電気的デバイス ペースメーカー
ペースメーカー
病名・病状
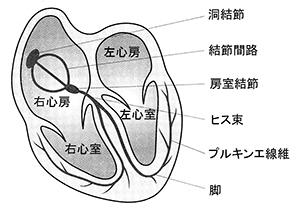
心臓には四つの部屋(右心房、左心房、右心室、左心室)があり、電気の刺激で順番に規則正しく収縮しています。この収縮によって心臓はポンプとしての役割を果たし、血液が全身に送り出されています。電気刺激がはじめに発生する場所は右心房にあり、「洞結節」と呼ばれています。ここから1分間に50-80回の頻度で電気刺激が発生しています。睡眠中には毎分約40-50の頻度に遅くなり、反対に運動をしたり精神的に興奮したりすると100-150回以上もの頻度の電気刺激が発生します。この電気刺激は心房の筋肉を収縮させ、「結節間伝導路」を通り「房室結節」に到達します。「房室結節」は心房と心室をつなぐ役目の伝導路ですが、伝導のスピードは遅く通過に約0.20秒かかります。心室に入った電気刺激は「脚」と呼ばれる電線の枝に分かれて心室の筋肉を収縮させます。心室が収縮すると電気刺激は消失し、次にまた新たな電気刺激が「洞結節」から出現します。以上のような心臓を動かす電気刺激の仕組みを「刺激伝導系」といいます。この「刺激伝導系」に異常が生じると脈拍が極端に遅くなり、心臓はポンプとしての役割を充分に果たせなくなり、めまい・ふらつき・失神などの症状が出現します。これらの異常としては、(1)洞不全症候群、(2)房室ブロック、(3)徐脈性心房細動、(4)頚動脈過敏症侯群・神経調節性失神などの病気があります。ペースメーカーはそれらの徐脈(遅い脈のこと)を改善し、心臓に正常な拍動を取り戻させる働きをします。また最近は(5)薬剤抵抗性心房性頻拍や(6)重症左心不全に対してもペースメーカーの治療が行われてきています。
(1)洞不全症候群
電気刺激が始めに発生する場所「洞結節」が怠けてしまい、電気刺激を発生しなくなる病気です。つねに電気刺激の頻度が遅い「洞性徐脈」や、急に電気刺激を発生しなくなる「洞停止」、また電気の発生頻度が速かったり、遅かったりする「徐脈頻脈症候群」があります。ある程度の「洞性徐脈」は症状がなければ治療を必要としませんが、限度を超えた徐脈や症状を伴う徐脈はペースメーカー植え込みの適応となります。「徐脈頻脈症候群」は頻脈に対する治療を行うと、反対に徐脈はさらに遅くなって悪化しますので、ペースメーカーの併用治療が必要です。
(2)房室ブロック
心房と心室をつなぐ役目の電線「房室結節」や「ヒス束」が切れてしまう病気です。電線が完全に切れて心房から心室に電気刺激が全く伝わらない状態を「3度(または完全)房室ブロック」といいます。ときどき切れてつながらなくなる状態を「2度房室ブロック」、電線はつながってはいますが電気刺激が伝わるのに非常に時間がかかっている状態を「1度房室ブロック」といいます。「3度房室ブロック」は極端に脈が遅くなり、失神・めまいなどの症状が出現し、場合によっては生命に危険が及ぶことがありますのでペースメーカー植え込みが必要です。「1度房室ブロック」はそれだけではペースメーカー植え込みの必要はありません。「2度房室ブロック」は電線が切れる部位がどこかによってペースメーカーによる治療が必要な場合と、経過観察でよい場合とがあります。
(3)徐脈性心房細動
心房細動」は心房内に無数の無秩序な電気刺激が異常発生し、心房はただ震えるような動きになってしまう不整脈です。心房内の無数の電気刺激は「房室結節」でふるいにかけられ心室に伝導されますが、このふるいの作用が強すぎると、心室に到達する電気刺激はまばらとなり、心室の収縮数は逆に遅くなってしまいます。脈と脈との間隔が3秒以上ある場合や症状がある場合、または徐脈のために心臓の機能が悪化している場合はペースメーカーの植え込みを考えます。
(4)頚動脈過敏症候群・神経調節性失神
「洞結節」や「房室結節」の機能はさほど悪くはないのに、その働きを制御している自律神経のバランスが崩れて、徐脈や低血圧になってしまう病気が、「頚動脈洞過敏症候群」と「神経調節性失神」です。頚動脈洞は首の付け根の動脈にある血圧と脈拍数をコントロールする一種のセンサーです。そこを圧迫刺激するとだれでも少し脈が遅くなりますが、「頚動脈過敏症侯群」ではその反応が過敏なために極端に脈が遅くなったり、血圧が低下したりして症状が出現します。首を曲げた時、後ろを向いたとき、首や肩をマッサージした時、ネクタイを強く結んだ時などに起こることが多いようです。一方、「神経調節性失神」では強い痛み、緊張、運動、精神的興奮などがきっかけになって同様の徐脈や血圧低下発作が起こります。発作時に徐脈が主体の「心臓型」と、血圧低下が主体の「血管型」、そしてその「混合型」があります。「血管型」や「混合型」はペースメーカーの植え込みだけでは、症状が完全に消失しないこともあり、そのような場合は、薬の内服が必要です。
(5)薬剤抵抗性心房性頻拍
心房性頻拍とは心房から毎分100-300もの異常な電気刺激が発生する病気です。ほとんどの患者さんでは不整脈に対する薬の内服で落ち着いたり、異常な電気刺激発生部位に対する高周波カテーテル焼灼術で完治したりしますが、なかには何種類もの薬が効果なく(これを薬剤抵抗性といいます)、また異常電気発生部位に対する高周波カテーテル焼灼術も困難な場合があります。そのような患者さんで、動悸症状が強く、またその脈の状態が持続すると心不全になる恐れがある場合、高周波カテーテル焼灼術で「房室ブロック」を作成し、同時にペースメーカーを植え込む治療があります。治療後の脈拍はペースメーカーでコントロールされますので、動悸の症状は消失し、心機能も飛躍的に改善されます。このような治療法を英語で「Ablate and Pace」(Ablateは焼灼術の意味)と言い、世界的に有効性が認められています。
(6)重症左心不全
拡張型心筋症などによる重症心不全の患者さんで左脚の伝導がブロックしていたり僧帽弁逆流が存在している場合、両室(すなわち右心室と左心室)ペーシングと呼ばれる特殊なペースメーカーの植え込みが心不全の治療に効果的な方がいらっしゃいます。詳しくは両心室ペースメーカーの項をご覧ください
ペースメーカーの目的
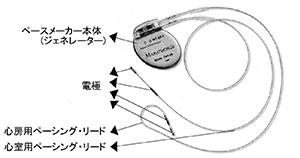
ペースメーカーは電気回路と電池が入ったペースメーカー本体(ジェネレータ-)と心臓の中に入れるペーシング・リードから構成されています。ペースメーカー本体はペーシング・リードを通じて心臓の動きを絶えず見張っています。もし患者さん自信の脈拍に問題なければ、ペースメーカーは見張るだけであとは何もしません。もし脈が遅くなるようなことがあれば、ペーシング・リードを通じて弱い電流刺激を心臓に流し、心臓の収縮を促します。病気の種類によってペーシング・リードは1-3本必要です。脈拍数はペースメーカーを外部からプログラムすることにより患者さんごとに設定します。また現在のペースメーカーは患者さん自身の洞結節からの電気刺激頻度が上昇するとそれに呼応して心室への刺激頻度を増したり、洞結節からの電気刺激が増えない方では体の動き(安静か運動中か)あるいは呼吸数を感知して電気刺激頻度を増やしたりできます。いずれにしろ症状がある場合には必要に応じて設定の微調整を継続して行っていきます。
ペースメーカー移植術の方法(含麻酔法)
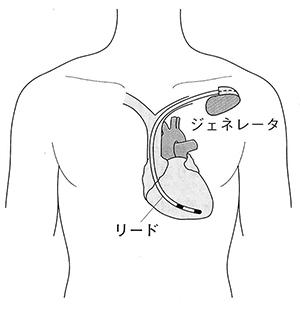
局所麻酔を右または左の鎖骨の下に行います。局所麻酔とは歯を抜くときなどに使う麻酔と同じ麻酔です。患者さんによっては検査のため、あるいは手術中に脈が極端に遅くなることを防ぐために、右足の付け根にも局所麻酔をおこなって大腿静脈から一時的な電極カテーテルを心臓内に留置いたします。左鎖骨の下の静脈を穿刺して、ペーシング・リードと呼ばれる電線を1本から3本挿入します。理想的な部位から穿刺を行うために点滴の管から静脈造影を行うこともあります。次にリードの先端を心臓の右心室や右心房内に留置します。このときリード先端の位置は固定状態が良好で、またペースメーカーの電池が長持ちできるような場所を探してそこに固定します。電極挿入と同時にペースメーカー本体(ジェネレーターといいます)の入るポケットを皮下脂肪の下に作ります。局所麻酔をした場所ですので、大きな痛みはありませんが、もし痛いようであればおっしゃってください。麻酔を追加いたします。ポケットが完成し、ペーシング・リードも理想的は部位に固定されたなら、リードとジェネレーターを接続し、本体を皮下ポケット内に入れて、創を縫合いたします。これでペースメーカーの植え込み手術は終了です。手術はすべて局所麻酔下で意識のある状態で行います。 手術・検査に要する時間は平均2時間です。

手術が終了しましたら足の付け根(鼡径部)から挿入した管があればそれを抜き、医師が手で押さえて止血します。15-30分押さえると止血されます。確実に止血するために、創部をしっかり圧迫固定し、その状態で病棟に帰り、右足を伸ばしたままの姿勢で安静を保っていただきます。 鼡径部からの管がなければ(もしくは鼡径部の止血が得られた後)、ベッドの上で起き上がることが出来ます。病状などによって手術当日はトイレへの歩行が可能な場合もありますが、病状によって医師・もしくは看護師が指示をいたしますのでそれをしっかり守ってください。
ペースメーカー移植術 術後の経過・処置・注意点
入院期間に関しては創部が安定するまでに一週間程度かかることや、術直後にはリードがずれてしまい再留置をしなければならない場合があるため(全体の1%程度)1週間程度入院となります。病棟での安静度などは病状によって異なりますので、医師・看護師の指示に従ってください。
退院後は全く普通の生活でかまいません。入浴などに関しては創部を見て主治医が判断します。植え込み部をあまり強くこすることは控えていただく方が良いですが、石鹸で洗ったり、湯船に浸かったりしてもかまわないので皮膚を清潔に保つようにしてください。植え込んだ側の腕はあまり創部をかばっていると、筋肉が硬くなってしまいその後に肩こりや肩関節痛がひどくなります。従って強い挙上を避けていただければ普通にしてもらってかまいません。軽い腕の体操も行って結構です。
退院後は通常の外来受診で創部のチェック、その後は6ヶ月から1年に一度、ペースメーカー・クリニック(ペースメーカー外来)を受診していただきます。
作動状況によって異なりますがペースメーカーの電池は平均10年(7年~13年程度)で交換の時期となります。その際には再び入院していただき、ペースメーカー交換術がひつようとなります。ほとんどの場合ペースメーカー本体だけの交換で済みますので、手術時間も1時間以内です。詳しくは「ペースメーカー交換について」の項をご参照ください。
ペースメーカー移植術を受けなかった場合の見通し・他の治療法
ペースメーカー移植術を受けなかった場合、めまい・意識消失・失神の発作が出現する危険性があります。高度の房室ブロックでは生命の危険性もあります。脈をある程度速くする薬もありますが、その効果は不完全で一時的です。ふたたび一般生活を送れるようにするには、ペースメーカーの植え込みが一番安全で確実な治療法といえます。
ペースメーカー移植術の危険性・合併症
ペースメーカー移植術にはきわめて少ないながら危険性や合併症があります。今まで報告されている合併症としては、出血・血腫・気胸・穿孔・心タンポナーデ・感染・血栓・不整脈・局所麻酔アレルギーなどがあります。また血管造影を行う場合には造影剤によるアレルギー反応(吐き気、じんましん、低血圧、ショックなど)が生じる可能性もあります。これらの合併症については、起こらないようにスタッフ全員が十分注意しておりますし、また万が一、起きた場合あるいは起こる兆候がある場合には、次に行うべき緊急処置も十分準備しております。
ペースメーカー移植術にはスタッフ全員のチームワークが重要です。循環器科医師数名の他に、看護師・レントゲン技師が検査・治療にたずさわり、また万全を期すために医療機器メーカーの技術者も待機しております。
-
診療科・部門のご案内
-
診療科
- 総合診療部(休止中)
- 糖尿病内科・内分泌内科・代謝内科
- 血液内科
- 腎臓内科
- リウマチ科・膠原病内科 (リウマチ・膠原病センター)
- 腫瘍内科
- 緩和支持治療科
- 心療内科・精神科
- 脳神経内科
- 呼吸器内科
- 呼吸器外科
- 消化器内科
- 循環器内科
- 小児科・新生児内科・小児外科
- 外科・消化器外科
- 乳腺外科
- 整形外科
- 脊椎脊髄外科
- 手・末梢神経外科
- 人工関節外科
- 形成外科
- 脳神経外科
- 脳神経血管内治療科
- 心臓血管外科
- 皮膚科
- 産科・分娩部
- 婦人科
- 女性ヘルスケア部
- 眼科
- 耳鼻咽喉科・頭頸部外科
- リハビリテーション科
- 放射線診断科・放射線IVR科・放射線治療科
- 麻酔科
- 泌尿器科
- 救急科・救急災害医療部
- 歯科口腔外科・口腔内科
-
部門
-
センター








