心臓植込み型電気的デバイス 植込み型除細動器(ICD)
植込み型除細動器(ICD)
病名・病状
心臓には四つの部屋(右心房、左心房、右心室、左心室)があり、電気刺激によって心房→心室の順で規則正しく収縮が繰り返されています。この収縮によって心臓はポンプとしての役割を果たし、血液が全身に送り出されています。心室が突然速く拍動すると、心臓はポンプとしての役割を充分に果たせなくなり、血圧低下、めまい、失神などの症状が出現します。植込み型除細動器はそれらの頻拍(重症性心室性不整脈)を停止させ、心臓に正常な拍動を取り戻させる働きをします。植込み型除細動器は一般的にはICDと呼ばれていますが、これは英文のImplantable Cardioverter Defibrillatorの頭文字をとったものです。重症心室性不整脈発作には、(1)心室細動と(2)心室頻拍、の二種類があります。
(1)心室細動
心臓が規則正しく拍動できなくなリ、心室の筋肉がばらばらに興奮しはじめた状態を心室細動(略してVF)といいます。心室細動になると心室は1分間に250-300回以上もの数で興奮しますが、震えるような動きにしかならないため、ポンプとしての機能は完全に失われます。したがって、脈は触れなくなり、5-15秒で意識を失い、その状態が5-10分続くと脳死の状態になる可能性が高いといわれています。ひとたび心室細動になると自然にそれが止まり回復することは稀で、電気ショックをかけることで治療されます。この電気ショック治療のことを直流除細動といいます。
(2)心室頻拍
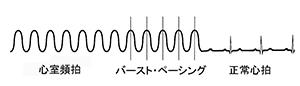
正常な心臓のリズムではなく、心室から異常なリズムが発生する不整脈を心室頻拍(略してVT)といいます。心室頻拍になると心室は1分間に100回以上もの数で興奮します。心臓のポンプとしての機能は充分には果たせなくなりますので、めまいや失神を引き起こしたり、長く続くと心不全になったりします。また心室頻拍から前述の心室細動へと移行することもあります。心室頻拍は抗不整脈薬の静脈注射や頻拍より速いスピードで心室を刺激すること(バースト・ペーシングといいます)で停止することもありますが、血圧が低下していたり、意識が消失していたりするときには、やはり電気ショックによる早急な治療が必要です。 心室細動や心室頻拍には原因となるような心臓病(これを基礎心疾患といいます)がある患者さんと、基礎心疾患がない患者さんとがいらっしゃいます。基礎心疾患には心筋梗塞、拡張型心筋症、肥大型心筋症、不整脈源性右室異形成などの病気があり、そのような場合にはその心臓病に対する精査や治療も必要となります。また基礎心疾患のない心室細動・心室頻拍を特発性(とくはつせい)心室細動・特発性心室頻拍といいます。
ICDの目的
いずれの重症心室性不整脈発作も前触れもなく突然起こることがほとんどであり、いつ起こるか発作を予期することは不可能です。とくに心室細動の場合、突然死や脳障害を防ぐためには、発作が始まって4分以内に停止されることが必要です。病院に入院中ですぐに除細動できる場合、もしくは、発作時にたまたま近くに人がいて、側にAED(自動体外除細動器)があれば良いのですが、救急車を呼んでから現場に到着するまで数分かかるのが実状です。心室細動を発症して除細動を受けるまですぐに心臓マッサージなどの処置を受けなかった場合、例えその後到着した救急隊に除細動を受けて正常な脈に戻っても脳に重大な障害を残して社会復帰できない例がほとんどです。 ICDは場所を問わず、例え就寝中でも、もし心室細動や心室頻拍が起きてしまったときに、それらを自動で感知して速やかに停止させ正常のリズムに戻す機械です。残念ながら重症心室性不整脈が起こらないように予防する機械ではありません。したがって、命は救ってくれますが、一時的に気が遠くなったり、一瞬失神したりする可能性は残ります。もし患者さんに心室細動が生じると意識を失います。

ICDは直ちに心室細動を感知し、自動的に直流除細動(電気ショック)で治療いたします。患者さん毎の設定により異なりますが、約30秒以内に治療は完了します。意識が遠くなっている間に電気ショック治療を済ますので、患者さんは電気ショックを感じません。一方、患者さんに心室頻拍が生じたときには、その心室頻拍の重症度によってICDは治療方針を自動的に選択いたします。もし意識がなくなるような速い心室頻拍の場合には心室細動と同じように電気ショックで直ちに治療いたします。症状はあるものの意識は保たれているような場合は、バースト・ペーシングという刺激で心室頻拍を停止させます。この方法は患者さんには苦痛に感じることはなく、ただ頻拍発作が治ったと感じるのみです。この方法を繰返しても心室頻拍が停止しないときには、弱い電気ショックを流して心室頻拍を停止させます。
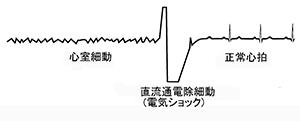
もしこのときに意識があると電気ショックを感じることになりますが、その感じ方は患者さんによってさまざまです。ほとんど感じない方から、急に背中を強く叩かれたような感じの方までいらっしゃいます。 ICDの植込み後もその作動を最小限にするために半数以上の患者さんで抗不整脈薬は服用していただいております。しかし、ICDを植え込まない場合に比べて、将来的な抗不整脈薬の減量が行いやすいのは事実です。 ICDは重症の心室性不整脈発作に対してきわめて有効な機械です。しかし、心不全や心筋梗塞の発作などには無効です。また、心臓の状態が悪くなった場合は有効に作動できないこともあります。
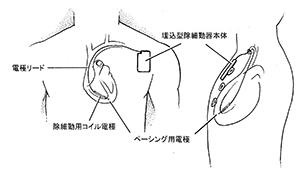
ICD植込み術の方法(含麻酔法)
局所麻酔を左の鎖骨の下に行います(場合によっては右に行う事もあります)。局所麻酔とは歯を抜くときなどに使う麻酔と同じ麻酔です。左鎖骨の下の静脈を穿刺して、電極リードと呼ばれる電線を1本から2本挿入します。理想的な部位から穿刺を行うために点滴の管から静脈造影を行うこともあります。次にリードの先端を心臓の右心室や右心房内に留置します。このとき電極先端の位置は固定状態が良好で、またICDの電池が長持ちできるような場所を探してそこに固定します。電極挿入と同時に除細動器本体の入るポケットを皮下脂肪の下に作ります。局所麻酔をした場所ですので、大きな痛みはありませんが、もし痛いようであればおっしゃってください。麻酔を追加いたします。ポケットが完成し、電極リードも固定されたなら、電極リードとICD本体を接続し、本体を皮下ポケット内に入れて、創を縫合いたします。これでICDの植込み手術は終了です。ここまでの手術はすべて局所麻酔下で意識のある状態で行います。つぎに必要に応じて(行わない場合もあります)ICDの作動テストを行います。これは実際に心室細動や心室頻拍を誘発して、ICDが自動的に不整脈を診断して、適切な治療(バースト・ペーシングあるいは電気ショック)を行うかチェックする目的のものです
このとき意識があると電気ショックでは胸の痛さを感じますので、この試験の間だけ10-15分間ほど静脈麻酔を行います。この麻酔は持続時間の短い眠り薬のような麻酔薬です。場合によっては右足の付け根の動脈から細い管をいれて連続的に血圧が測定できるようにします。麻酔から覚めたときにはICDの作動テストは終了しています。
手術・検査に要する時間は平均2時間です。手術が終了しましたら足の付け根(鼡径部)から挿入した管があればそれを抜き、医師が手で押さえて止血します。15-30分押さえると止血されます。確実に止血するために、創部をしっかり圧迫固定し、その状態で病棟に帰り、右足を伸ばしたままの姿勢で安静を保っていただきます。 鼡径部からの管がなければ(もしくは鼡径部の止血が得られた後)、ベッドの上で起き上がることが出来ます。病状などによって手術当日はトイレへの歩行が可能な場合もありますが、病状によって医師・もしくは看護師が指示をいたしますのでそれをしっかり守ってください。
ICD植込み術術後の経過・処置・注意点
約1週間後に創の状態を確認して、またベッドサイドでICDのチェックをして(このときは不整脈の誘発や作動テストはしません)、問題がなければ退院となります。
退院後は全く普通の生活でかまいません。医師からの注意がない限り、すぐに入浴も可です。植込み部を石鹸で洗ったり、湯船に浸かったりしても結構ですが、余り強くこすることは控えてください。傷口から細菌が侵入して感染を生じる恐れがあります。ICD植込み部が赤く腫れたり、熱を持ったり、痛みがひどくなったりした場合には感染のチェックを行いますので、外来に来院して下さい。植え込んだ側の腕は植込み直後には安静で、入院中は挙上が禁止されていますが、退院されましたらもう自由に動かしていただいて結構です。あまり腕や植込み部分をかばっていると、その後に肩こりや肩関節痛がひどくなり、関節炎を起こして熱がでてしまうこともあります。軽い腕の体操も行って結構です。
退院後は通常の外来受診とともに、 6ヶ月から1年に一度、ICD外来(ICDを植え込んだ患者さん専用の外来です)を受診していただきます。このICD外来ではICDと体外から交信して(テレメトリーといいます)、不整脈の出現状況、ICDの作動状況、電池の状態などを調べます。
ICD作動によるショックを自覚された場合、一度の作動であれば翌日以降、外来に連絡の上来院して下さい。24時間以内に複数回の作動がある場合には、危険な不整脈が頻発している可能性がありますので、救急車で直ちに来院して下さい(場合により入院の上、薬の調整やカテーテルアブレーションなど追加治療が必要な場合もあります)。
作動状況によって異なりますがICDの電池は約5‐7年で交換の時期となります。その際には再び入院していただき、ICD交換術が必要となります。リードの状態によっては新しく追加の必要がありますが、通常はICD本体だけの交換を行い、電極リードはそのまま使用します。
ICD植込み術を受けなかった場合の見通し・他の治療法
カテーテル治療や薬での心室頻拍・心室細動への治療は完璧なものではなく、これらの治療を行っても不整脈が発生する可能性があります。ICD植込み術を受けず、心室頻拍や心室細動の発作が出現した場合は生命に危険が及ぶ場合があります。従って、ICDによって万が一の時の対応策を講じておくことが重要であると考えられます。
ICD植込み術の危険性・合併症
ICD植込み術にはきわめて少ないながら危険性や合併症があります。今まで報告されている合併症としては、出血・血腫・気胸・血胸・リードによる穿孔・心タンポナーデ・心筋梗塞・感染・心膜炎・血栓・不整脈・心不全などがあります。また血管造影を行う場合には造影剤によるアレルギー反応(吐き気、じんましん、低血圧、ショックなど)が生じる可能性もあります。これらの合併症については、起こらないようにスタッフ全員が十分注意しておりますし、また万が一、起きた場合あるいは起こる兆候がある場合には次に行うべき処置も十分準備してあります。手術中にICDの作動を確認する目的で心室頻拍や心室細動をわざと起こす試験を行います。ICDが自動的に不整脈を感知して適切に治療(バースト・ペーシングか電気ショックで)いたしますが、もし万が一、正常に作動しないとき、あるいは除細動されない時には胸と背中に貼ってある体外式除細動器で速やかに治療いたします。
ICD植込み術にはスタッフ全員のチームワークが重要です。循環器科医師数名の他に、看護師・レントゲン技師が検査・治療にたずさわり、また万全を期すために病院と契約した医療機器メーカーの技術者も待機しております。
-
診療科・部門のご案内
-
診療科
- 総合診療部(休止中)
- 糖尿病内科・内分泌内科・代謝内科
- 血液内科
- 腎臓内科
- リウマチ科・膠原病内科 (リウマチ・膠原病センター)
- 腫瘍内科
- 緩和支持治療科
- 心療内科・精神科
- 脳神経内科
- 呼吸器内科
- 呼吸器外科
- 消化器内科
- 循環器内科
- 小児科・新生児内科・小児外科
- 外科・消化器外科
- 乳腺外科
- 整形外科
- 脊椎脊髄外科
- 手・末梢神経外科
- 人工関節外科
- 形成外科
- 脳神経外科
- 脳神経血管内治療科
- 心臓血管外科
- 皮膚科
- 産科・分娩部
- 婦人科
- 女性ヘルスケア部
- 眼科
- 耳鼻咽喉科・頭頸部外科
- リハビリテーション科
- 放射線診断科・放射線IVR科・放射線治療科
- 麻酔科
- 泌尿器科
- 救急科・救急災害医療部
- 歯科口腔外科・口腔内科
-
部門
-
センター








